GLAUCOMA
Iniciamos la materia con una de las enfermedades más comunes y a la vez más desconocidas en
la mayoría del público en general, desconocida para ellos hasta cuando el oftalmólogo se la diagnostica, a el, o uno de sus allegados. Lo mas lógico seria iniciar con anatomía y/o historia del los temas que vamos a tratar, lo hacemos con el tema GLAUCOMA, para que si lee este articulo, estamos seguros, que continuará como un seguidor de este blog, para aprender los que no saben y recordar los que saben mucho, motivándolos a descubrir, e inventar los desconocido a la fecha, como también aportar sus puntos de vista e investigaciones desconocidas, para así contribuir a la expansión del conocimiento en los temas que trataremos.
El capitulo de glaucoma enmarcado con la etiqueta de ENFERMEDADES OCULARES es un
resumen extraordinario de:
http://www.ocularis.es/ el blog más extraordinario, sencillo, didáctico y comprensible que he encontrado
¿Qué es la tensión Ocular?
Bases necesarias para entender cómo la tensión del ojo puede afectar a la visión.
¿Qué es la tensión del ojo?La tensión ocular es el nombre coloquial de la presión intraocular, cuyas siglas son PIO. El ojo es un órgano aproximadamente esférico, pero no es sólido por dentro y las cubiertas no son demasiado rígidas, así que para conservar la forma esférica usa el mismo truco que el que usamos para darle forma a un balón o un globo. Llenamos el interior de un fluido que está a más presión de la atmosférica. Si el fluido del interior está a mayor presión que lo que hay en el exterior, la cubierta se estira y adopta la forma (aproximada) de esfera. El balón lo llenamos de aire, y debe estar a cierta presión para que mantenga bien la forma y no se deforme. En el ojo pasa algo parecido, sólo que dentro no hay aire.Por tanto tenemos que el interior del ojo mantiene una presión por encima de la atmosférica. Recordando las clases de ciencias naturales de la escuela, la presión es igual a la fuerza entre la superficie, y en el sistema internacional se mide en Pascales (un Pascal es 1 Newton/m2). Sin embargo, son más populares otras medidas: centímetros de agua, bares (y su submúltiplo los milibares), atmósferas; y sobre todo, milímetros de mercurio (que se abrevia en mmHg). La presión atmosférica a nivel del mar suele estar a unos 760 milímetros de mercurio. Éste sería el valor absoluto, pero en medicina medimos las presiones con relación a la atmosférica.
Cuando medimos la presión arterial y nos da por ejemplo 12/8, realmente son 120 mmHg de tensión sistólica (cuando llega el impulso de sangre del corazón) y 80 mmHg de tensión diastólica (cuando las arterias están más vacias de sangre). Es decir, 120 mmHg y 80 mmHg por encima de la presión atmosférica. Obsérvese que cuando abreviamos la tensión arterial, es muy común quitar el cero de la derecha, es como si dividiéramos entre diez el resultado.
¿Qué valores de tensión ocular son normales?La presión dentro del ojo suele situarse en torno a 15 mmHg, pero existe mucha variabilidad, de forma que se acepta un rango de normalidad de 5 mmHg hacia arriba o abajo. Es decir, entre 10 y 20 mmHg se consideran tensiones normales. Una presión intraocular alta se considera a partir de 21 mmHg, y una presión baja por debajo de 6 mmHg. Es muy importante entender la variabilidad, que muchas veces los pacientes no lo viven así. Es habitual que se compare con la tensión arterial, aunque no son comparables.
Una presión intraocular que suba de una vez a otra de 14 a 16 no tiene mucha importancia (siendo sinceros, ninguna), porque una diferencia de 2 mmHg estando en rangos de rigurosa normalidad, no es significativo. Un aumento de tensión arterial sistólica (”la alta”) de 14 a 16 sí es significativo porque hay un cambio de 20 mmHg.Por otra parte, y esto es muy importante, la presión intraocular no es un dato constante e invariable. Fluctúa a lo largo del día, y cambia por motivos tan aparentemente banales como aguantar la respiración o hacer fuerza con el párpado en el momento que le miden la presión intraocular. Por otra parte, la medición de la presión no es exacta, y con el mejor sistema de medición, entre un oftalmólogo y otro la diferencia de medidas puede llegar a ser de 2 mmHg. Por lo tanto, es importante tener varias medidas de presión intraocular a lo largo del tiemo para hacernos una mejor idea.
¿Cómo mantenemos la tensión ocular?Bien, dejemos los números y volvamos al ojo. Hemos dicho que un balón lo llenamos de aire para conseguir la presión deseada en el interior. Pero ¿de qué se llena el ojo?. Ciertamente no es de aire.La parte “noble” del ojo son las cubiertas, la cavidad interior como tal no tiene realmente un papel activo en la formación de la imagen. Por tanto, lo que rellena el ojo tiene dos funciones básicas: a) ser transparente para dejar pasar la luz a su través, y b) mantener la presión intraocular. Los dos elementos que llenan el interior del ojo son el humor acuoso y el humor vítreo. El humor vítreo, cuerpo vítreo, o simplemente vítreo, apenas puede denominarse fluido. Constituye la mayor parte del volumen interno del ojo, y es básicamente una malla tridimensional de proteínas y azúcares, con escasas células, y que tienen “atrapado” un buen volumen de agua. No hay vasos sanquíneos activos ni nervios. O sea, que es principalmente un tejido bastante homogéneo que hace de sostén, y que es (en su mayor parte) transparente.
Apenas sufre recambio, a efectos prácticos se considera estable, no se forma ni se elimina. Debido a que el vítreo tiene una dinámica prácticamente nula, a efectos de mantener la presión del ojo no tiene casi importancia (excepto en un tratamiento concreto para el glaucoma, que ahora no viene al caso). Por lo tanto, el responsable de la presión intraocular es necesariamente el otro elemento, el humor acuoso.
El humor acuoso ocupa sólo la parte anterior del ojo, desde la córnea hasta el cristalino. En volumen tiene menor importancia que el vítreo. Como su propio nombre indica, el humor acuoso es básicamente agua; se forma filtrando la sangre de las células, por lo que es en su gran mayoría agua, y disueltos en ella están varios elementos alimenticios, proteínas pequeñas, oxígeno, dióxido de carbono, etc. Este fluido no se encuentra estanco, sino que se va recambiando continuamente. Se genera en una parte del ojo, circula por entre las estructuras, y se absorbe por otro lado. Este constante movimiento permite que el acuoso esté siempre rico en oxígeno y nutrientes, por lo que cubre las necesidades de los tejidos que no tienen aporte sanguíneo, que son el cristalno y la parte interior de la córnea. La producción de humor acuoso está equilibrada, de forma que la misma cantidad que se va formando, se va extrayendo. De este equilibrio depende la presión intraocular. No conocemos todos los detalles de este equilibrio, pero en la mayoría de los casos es muy eficaz. Debido a que la densidad del humor acuoso es prácticamente igual a la del agua, la presión dentro del acuoso se transmite al vítreo y a la parte posterior del ojo. Por eso, aunque el acuoso representa en volumen una minoría, condiciona la presión intraocular global.
Producción de acuoso:
el cuerpo ciliar.El humor acuoso se genera en una estructura llamada cuerpo ciliar.
Para entenderlo mejor recordemos:
Anatomía de la parte anterior del ojoVolvamos al cristalino como tal. Está colocado en la parte anterior del ojo, detrás del iris. Es decir, lo que está justo detrás de la pupila (la niña del ojo) es el cristalino. Normalmente no lo vemos por una sencilla razón: es transparente. Además, la parte de atrás del ojo actúa como cámara oscura, por lo tanto casi nunca hay luz que atraviese el cristalino y sea captada por un observador externo. Explicaré el concepto este de cámara oscura: sólo entra luz por la pupila, un agujero relativamente pequeño, y debido (entre otras cosas) a la configuración esférica del ojo, la luz que entra no la vemos salir, excepto circunstancias concretas en las que la fuente de luz que entra en el ojo está en la misma posición que el observador (como por ejemplo al hacer una foto con flash, entonces vemos los ojos rojo-anaranjados, que es el color de la retina).
Bueno, me desvío del tema. Localicemos el cristalino mediante imágenes

En este dibujo está el ojo cortado de perfil. En la parte derecha está la parte posterior del ojo, con la retina en rojo, ahora vamos a dejar de lado estas estructuras. Nos concentramos en la izquierda, que es la parte anterior del ojo. Lo primero que vemos es esa “E”, que es el optotipo que simuladamente se va a proyectar a través del ojo a través de esas líneas negras. La luz (líneas negras) entra en el ojo a través de la córnea, que es la cubierta anterior del ojo, se ve que está más incurvada, más proyectada hacia afuera. La córnea es transparente, y en su parte periférica se continúa con la esclera, que en el dibujo se ve más azulada, y constituye el resto de la cubierta del ojo. Realmente la esclera es blanca, y da ese color a “lo blanco del ojo”. Pero sigamos el trayecto de esas líneas negras que salen de la “E” y simulan los rayos de luz. Después de atravesar la córnea, entran a un espacio llamado cámara anterior (en el dibujo se señala como “anterior chamber”). Ese espacio, que está entre el iris y la córnea, mide unos 2-3 milímetros en la parte central, y está rellena de un líquido transparente llamado humor acuoso.
La cámara anterior finaliza en el iris, que en el dibujo, al estar de perfil, se identifica con más dificultad. De frente, el iris es un círculo de color con un agujero en medio, la pupila. Pero de lado es una delgada capa de tejido, de orientación vertical, y la pupila lo divide aquí en 2 porciones. Entonces lo vemos como una capa de tejido rosa que surge desde arriba y abajo. Estos tejidos no se tocan, queda un agujero en medio que es la pupila. A través de la pupila se cuelan los rayos de luz.Detrás de la pupila y el iris hay un tejido ovalado, pintado en el dibujo de color amarillo, que es el cristalino. Este cristalino no flota dentro del ojo, sino que está sujeto por unos ligamentos. Se ven como unas cuerdas blancas, que atan el cristalino a las paredes. Estos ligamentos tienen varios nombres, el más frecuente es el de zónula.
Veamos más imágenes, esta vez reales.

Es esta primera hemos quitado la córnea y el iris. Vemos el cristalino como esa “lenteja” en medio, y está sujeta por innumerables “hilitos”, la zónula.

Aquí vemos una ecografía a gran aumento. La banda que está arriba es la córnea (C), después hay un espacio que es la cámara anterior (AC), y por debajo el iris (I). En el centro del iris hay un hueco, e inmediatamente por detrás comienza el cristalino (L). Esa línea delgada que parece estar en la pupila y unir las dos partes del iris, realmente no pertenece al iris, es la envoltura del cristalino, que se llama cápsula. La cápsula del cristalino es un tejido fibroso transparente que hace de “estuche”, encerrando al cristalino. Esta cápsula es la que se une a las fibras de la zónula y mantiene sujeto al cristalino.
Ahora vamos a ver un par de imágenes, con el microscopio de barrido, que nos ofrece unas imágenes que a mí me gustan mucho. No son dibujos hechos por ordenador, son ojos de verdad.
En esta segunda imagen vemos con más aumento la zónula. Esta imagen está tomada desde la parte de atrás del ojo, se ve cómo la zónula se inserta en unas estructuras arrugadas radiales llamadas procesos ciliares. De todas formas, ni los procesos ciliares ni la zónula se ven durante la cirugía (bueno, alguna vez se puede ver la zónula), porque están por detrás del iris.
Volvamos a lo que nos interesa y resumamos:- Córnea en el centro, transparente. Periféricamente, la córnea se continúa con la esclera, que es blanca.- Por debajo, un espacio relleno de humor acuoso llamado cámara anterior- Por debajo está el iris y la pupila. Veremos después que durante la cirugía tendremos que dilatar el iris para que se repliegue lo más posible y la pupila se haga muy grande y tengamos un buen acceso al cristalino. Tendremos que operar a través de la pupila- Justo detrás está el cristalino. Está envuelto en la cápsula, también transparente.
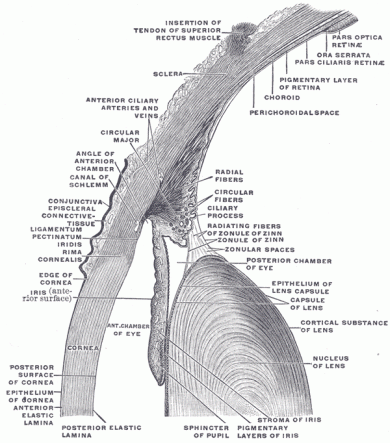
EL cuerpo ciliares es la continuación natural del iris (realmente es la porción de úvea que está entre la coroides y el iris, pero no hace falta entrar tanto en la anatomía). Dentro del cuerpo ciliar hay un músculo, pero lo que ahora nos interesa del cuerpo ciliar es la parte en contacto con el interior del ojo, concretamente lo que se llaman procesos ciliares (para los que le gusten los nombrecitos, también se denomina pars plicata). Estos procesos ciliares constituyen la parte más anterior e interna del cuerpo ciliar, y son unas formaciones “arrugadas” detrás del iris, de donde salen los tendones (esas “cuerdecitas”) que sujetan el cristalino.

En esta imagen vemos el iris desde el interior del ojo. El iris como tal está representado en azul, y está rodeado por una especie de “verrugitas” marrones. Se ha quitado el cristalino y la zónula (las cuerdecitas) para verlo.
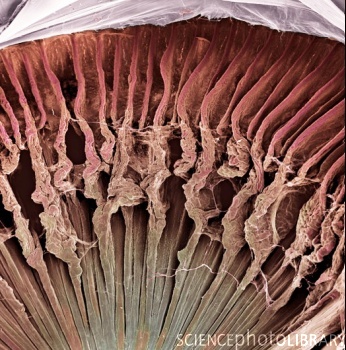
Y aquí arriba vemos los procesos ciliares a más aumento.
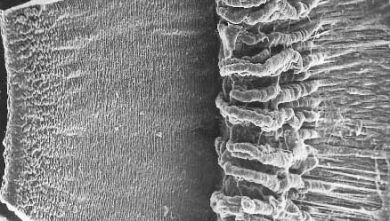
Esta imagen en grises es real, obtenida con el microscopio electrónico de barrido. La parte izquierda es el iris visto por dentro, y se termina en una línea de “montañitas” irregulares y abruptas, que son los procesos ciliares. Insisto de nuevo que para obtener estas imágenes hay que quitar el cristalino y los tendones que van de éste a los procesos ciliares.
¿Cómo circula el humor acuoso?
Tras salir de los procesos ciliares, el acuoso está en contacto con el cristalino y con la parte más anterior del vítreo. Un vítreo normal está sujeto a la retina (y a otra estructura llamada pars plana, que ahora no tiene importancia), de forma que no deja pasar el acuoso. Pero si el vítreo falta o está desprendido, el acuoso tiene hueco para dirigirse a la parte posterior del ojo. Por lo tanto, aunque falte vítreo (o esté desprendido), el hueco queda bien relleno por el acuoso. Por tanto, la permanencia del vítreo en el ojo no es necesaria para la visión.De todas formas, lo habitual es que el acuoso se dirija hacia adelante. Se dirige por el espacio entre el cristalino (concrétamente por delante de la cápsula anterior) y el iris. Pasa entonces por una de las partes más estrechas del recorrido, que es el borde de la pupila. La pupila es el agujero central del iris, y el borde de este agujero está muy cerca del cristalino. De hecho, está en contacto en muchas ocasiones, y sólo se separan durante espacios cortos de tiempo, en los cuales fluye el humor acuoso. Este “paso estrecho” tendrá importancia en algunos glaucomas.Una vez salvado este paso, el acuoso entra en la cámara anterior (que es el espacio entre la córnea y el iris. Aquí el acuoso difunde de atrás hacia adelante y del centro hacia los lados.Aquí vemos un esquema donde se ve en flechitas el recorrido que hace el acuoso:
Bueno, vamos a ver ahora unas fotos. Primero vemos lo que es el prisma de Goldmann:

Recorrido que hace el Humor Acuoso:
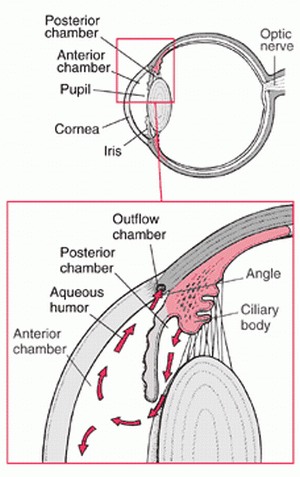
Salida del humor acuoso del ojo: Trabeculum y canal de SchlemmComo hemos dicho antes, el acuoso debe salir del ojo. Lo hace a través de unas estructuras existentes en una zona muy especial, donde se une la córnea con el iris. Esta zona se llama ángulo iridocorneal, y tiene mucha importancia.
¿Es malo tener tensión en el ojo?
Como hemos visto, no es malo. De hecho es necesario. Es lo mismo que pasa con otras cosas en medicina: no es malo tener colesterol, tensión arterial o próstata. De hecho es obligatorio (excepto las mujeres, que no tienen próstata xD). Lo problemático es que las cifras de tensión arterial o colesterol estén por encima de lo normal, o que la próstata esté aumentada de tamaño. El colesterol y la tensión arterial son necesarios para la vida.Y de la misma manera, la tensión ocular es necesaria para el funcionamiento del ojo. El problema surge cuando la presión intraocular está por encima de los parámetros normales. De hecho, también es problemático (de hecho, suele ser más problemático) que la presión intraocular esté demasiado baja, pero esto no suele pasar casi nunca. Cuando la presión intraocular está alta existe mayor riesgo de glaucoma. Pero ojo, no todas las tensiones oculares altas implican glaucoma, ni todos los glaucomas tienen la tensión alta.
¿Cómo la medimos la tensión ocular?
Planteemos el problema
Para poder hacernos una idea, vamos a utilizar un ejemplo fácil de entender: ¿cómo medimos la presión de un neumático? En las gasolineras hay un medidor de presión, conectamos esa especie de manguera a la válvula del neumático y directamente nos dice la presión. O sea, a través de la válvula el medidor entra en contacto directo con el aire de dentro del neumático.Trasladando el problema al ojo, la tarea no es tan fácil porque el globo ocular no tiene una válvula, está herméticamente cerrado y no podemos acceder al interior si no es de una forma cruenta. ¿Qué es eso de “forma cruenta”?. Pues pinchar el ojo e introducir un sistema de medir la presión. Para el que le haya dado repelús sólo de pensarlo, que se tranquilice: aunque teóricamente sería la mejor manera de realizarlo, lo hacemos de otra forma.
El método aproximado
Veamos, ¿qué hacemos para calcular “a ojo” si un neumático está deshinchado? Le damos pataditas, ¿no? Si fuera el neumático de una bicicleta, podemos hacerlo con los dedos, apretamos el neumático para comprobar lo duro que está. Y si fuera un balón también presionamos para intentar deformarlo; si nos cuesta mucho trabajo está bien hinchado. Bien, pues con el ojo es lo mismo. ¿Cómo, que el oftalmólogo presiona el ojo con el dedo a ver qué tal va de presión?. Pues la verdad es que sí; lo hacemos presionando sobre el párpado superior para no tocar el ojo directamente, y así nos hacemos una idea de cómo está la presión. Os puedo asegurar que con la práctica se le coje el truco. Pero ya habréis adivinado que hay métodos más exactos. Esta forma de estimar la presión la realizamos cuando no tenemos a mano el aparato de medir la presión (por ejemplo, evaluamos a un paciente que está ingresado en una cama del hospital y no se puede desplazar a la consulta de oftalmología).
El método exacto
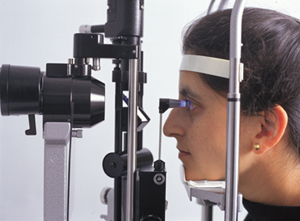
Así que de momento nos olvidamos de esta forma de medición digital (es digital porque lo hacemos con el dedo).El aparato que mide la presión intraocular se llama tonómetro. Existen varios tipos de tonómetros, todos se basan en el mismo principio de antes: el ojo ofrece una resistencia a ser deformado que es directamente proporcional a la presión que hay en su interior. Por tanto, el tonómetro tiene que hacer una fuerza sobre la parte de fuera del ojo y comprobar si se deforma. ¿Pero sobre qué parte? Nosotros tenemos acceso a dos estructuras del ojo: la córnea (que es transparente y deja ver el iris y la pupila que hay por detrás), y la esclera (lo “blanco” del ojo, que está cubierta de la conjuntiva semitransparente). La esclera es bastante más rígida y heterogénea, así que lo mejor es utilizar la córnea.
Existen unos tonómetros muy antiguos que tenían como un sistema de pesas y una especie de compás. Aunque me consta que todavía debe haber alguno en circulación, es un método obsoleto y propio ya de un museo, no merece la pena ni dar nombres o poner imágenes. La tonometría actualmente vigente es la llamada tonometría de aplanación, que se realiza con el prisma de Goldmann. Este prisma es como un tubito de plástico más o menos transparente (realmente es más como un cono truncado, pero tampoco vamos a entrar en tanto detalle). Se puede colocar con un dispositivo a la
lámpara de hendidura, y se llama tonómetro de Goldmann, o bien se puede poner en un dispositivo portátil, y entonces se llama tonómetro de Perkins.Lo de los nombres de los tonómetros realmente no tiene importancia (doy estos datos por si este artículo lo leen estudiantes de optometría o alguien con interés en profundizar más en el tema); lo importante es saber que este tonómetro es el más exacto, los sistemas más modernos no son capaces de igualar la precisión de este tonómetro.
Bueno, vamos a ver ahora unas fotos. Primero vemos lo que es el prisma de Goldmann:
Hemos dicho que el prisma se puede adaptar a la lámpara de hendidura. Aquí abajo lo vemos:
Y también podemos adaptar el prisma a un sistema portátil, el Perkins:

Aquí lo pongo a más aumento para que se vea el cono que mide la presión:
Por las imágenes, ya podeis suponer que la parte plana del prisma se debe poner en contacto con el ojo, concretamente con la córnea. ¿Y eso no molesta? Lo normal es pensar que el ojo es sensible a que lo toquen, ¿no?. De hecho, la córnea es la parte más sensible de todo el cuerpo humano, en cuanto a terminaciones nerviosas. Y sin embargo esta prueba es totalmente indolora, precisamente porque previamente hemos anestesiado la córnea con una gota de colirio anestésico. El paciente no nota nada, sólo ve que se acerca una luz azul, y nada más.
Hemos dicho que la tonometría es de aplanación. Eso quiere decir que lo que intenta el tonómetro es aplanar la córnea. Se coloca en la parte central de la córnea, que es curva, y al aponerse la parte final del prisma, que es recta, el prisma tiende a rectificar la curvatura natural de la córnea. Es decir, la aplana.

La resistencia natural de la córnea a ser deformada y la presión que hay en el ojo son los dos factores que se oponen a la aplanación. El tejido de la córnea es muy homogéneo, por lo que para un grosor estándar de la córnea, se puede calcular qué resistencia hace el tejido. Existen otras fuerzas en juego, como el poder de cohesión del agua de la lágrima, pero también se puede calcular y es bastante estable. Por tanto, siendo todos los demás factores constantes y previamente estimados, la única variable es la presión intraocular. Hay un detalle que queda suelto, que ahora se le da mucha importancia, pero de momento dejaré que pase desapercibido, luego volveré a él.
Métodos nuevos
Existen otros tonómetros más modernos, hablaré del más famoso: el tonómetro de aire o neumotonómetro. Se usa mucho en las ópticas y es una máquina que da como un “soplido” al ojo. El fundamento es el mismo; la columna de aire deforma la córnea, y una especie de “cámara” registra la deformación que realiza el aire sobre la córnea. Con respecto al tonómetro de aplanación, tiene varias ventajas:- No entra en contacto directo con el ojo: en algunas circunstancias nos puede interesar no tocar la córnea con nada, con lo que el tonómetro de aire sería mejor opción que el Goldmann.- Es automático, la medición la hace una máquina, con lo que no tiene que aprender una persona a medir.- La ventaja más importante: Al no necesitar utilizar colirio ni contacto directo con el ojo, puede utilizarse por personas que no sean oftalmólogos. Es decir, que está en las ópticas, porque puede utilizarlo un optometrista.Sólo por esto último, se está convirtiendo en un sistema de medición ampliamente difundido.Pero tiene un problema importante, y es que no sólo no es mejor que el Goldmann, sino que en general es más inexacto.
Esto es un problema cuando nos interesa afinar mucho con la tensión.Por eso, actualmente las funciones del tonómetro de aire son 2:- Como despistaje (screening) en la población general: Uno se toma la tensión con el de aire, y si da alta, hay que comprobar el dato con el Goldmann, que es más fiable. Si con el tonómetro de aire obtenemos una tensión rigurosamente normal, en principio no hay que comprobarla, porque el aparato se suele equivocar más hacia arriba que hacia abajo. Por ejemplo, si sale 23 mmHg, habrá que comprobarlo con el Goldmann (pero sin prisas, no es una urgencia oftalmológica). Si sale 14 mmHg, no hace falta comprobarlo (porque aunque se equivoque y sea 2 ó 3 más, siguen siendo tensiones normales).- Para tomar la tensión tras una cirugía del ojo. Con la herida todavía sin cicatrizar, tomamos la tensión sin tocar mucho el ojo, con el de aire. No necesito una gran precisión, sólo para saber sobre qué cifras ando. Si me da una tensión de 19 mmHg me quedo tranquilo, me da igual que realmente sea 17 ó 22. Yo quiero descartar que no tenga 35, por ejemplo.
Pero si estamos evaluando o sospechando un glaucoma, o por cualquier causa queremos saber la cifra exacta, siempre tendremos que recurrir al Goldann. Por estos motivos, es una consulta en principio no es muy rentable comprar el tonómetro de aire.
El grosor sí importa
Me permito utilizar un doble sentido facilón para poner el nombre a la última sección del artículo. Ahora saco a relucir un detalle sobre el que he pasado rápidamente por encima al explicar el fundamento del tonómetro. Decía que para un grosor estándar de córnea podemos estimar la resistencia que hace la córnea a ser deformada. Una vez “eliminado” ese factor conocido, el factor que queda que se resiste a la aplanación es la tensión ocular. Así el tonómetro está calibrado para que no cuente con esa resistencia del tejido de la córnea. Pero, claro, no siempre vamos a encontrarnos con córneas de un grosor estándar.Para entenderlo bien, volvamos al ejemplo del neumático. Supongamos que se pincha la rueda de un tractor. La presión dentro del neumático es la misma que fuera, y sin embargo, si intentamos presionar el neumático, no podremos deformarlo. Si no nos damos cuenta que no es una rueda normal, sino que es de tractor, podríamos pensar que tiene bien la presión. Pero no, es que sencillamente el mismo grosor del caucho resiste nuestro intento de deformación. Con lo cual un mayor grosor de la goma del neumático simula una mayor presión.Con la córnea ocurre lo mismo. Lo normal es tener una córnea en torno a 550 micras. Pequeños cambios de 5-10 micras apenan alteran la medición.
Pero una córnea de 600 micras sí que la modifica, de forma que la tensión que obtenemos es más alta que la que tenemos en realidad. De forma fácil de recordar, las córneas gruesas sobreestiman la presión y las córneas finas la infra estiman. Cada vez encontramos más ejemplos de córneas finas, debido a las operaciones de láser para quitarse la graduación. Como adelgazan sustancialmente la córnea, al medir la tensión del ojo nos suelen salir cifras de 8-10 mmHg, aunque realmente el ojo tiene 15-16 mmHg.Esto del grosor corneal es relativamente nuevo, y ahora es lo que está de moda en el mundillo de la córnea. Se han elaborado fórmulas y tablas de corrección de la presión obtenida con el tonómetro, de forma que modificamos este dato en función del grosor corneal. Así, en una córnea gruesa deberemos restar un número a la cifra que nos salgan de tensión, y en córneas finas haremos lo contrario. Esto tiene un problema: tenemos que saber el grosor corneal, y para ello necesitamos un aparato llamado paquímetro. El paquímetro no formaba parte del aparataje de la consulta general ni de la de glaucoma. Es un aparato caro que no tiene todo el mundo, ni mucho menos.
¿Qué es el glaucoma? (I)Se refieren a una enfermedad muy frecuente en la población y a la vez muy compleja por la cantidad de factores implicados. Es habitual que la gente simplifique en exceso (por ejemplo, glaucoma = tensión ocular). Pero la realidad es más rebuscada y podemos desconfiar de la actuación del oftalmólogo si vamos con ideas demasiado simples y mucho miedo a la enfermedad.
Con esta serie de publicaciones pretendo que cualquier persona con las suficientes ganas de aprender (y la suficiente paciencia) adquiera una serie de conceptos claros como qué es la tensión ocular y cómo la medimos, lo cual se explico anteriormente. Creo que ya estamos en condiciones de comenzar a entender qué es el glaucoma.El primer problema que tenemos es su definición. Y es un problema serio. Antes se pensaba que era el daño que se producía en el nervio óptico debido a que la presión intraocular era muy alta. Hoy se sabe que es más complicado que todo eso.Vayamos por partes. Lo primero que vamos a hacer es acotar el terreno. No existe una sóla enfermedad que se llame glaucoma, sino una gran familia de enfermedades que tienen en común en concepto implícito (y más o menos cierto o falso según qué casos) de presión intraocular alta.
En futuros artículos abordaremos la clasificación en profundidad. Para intentar hacer una definición, ahora voy a dividir los glaucomas en 2 tipos principales: agudos y crónicos (los subagudos o rápidamente progresivos de momento los meto en el mismo sitio que los crónicos).
Glaucomas agudos
Aquí la definición es más fácil. Consiste en un aumento considerable de la presión intraocular en un corto espacio de tiempo. Se acompaña de unos síntomas comunes para todos los glaucomas agudos: dolor, ojo rojo, pérdida de visión. Normalmente constituye una urgencia oftalmológica (de las pocas urgencias del ojo que no pueden esperar). Las causas son muy diversas, la más frecuente (y la que se entiende por defecto cuando hablas de glaucoma agudo) es uno llamado glaucoma agudo de ángulo estrecho. En otro artículo hablaré de estos glaucomas.Pero lo más importante es resaltar que este glaucoma es muy poco frecuente, y que cuando hablamos de glaucomas en general no nos referimos al agudo. En este artículo ya nos olvidamos de estos glaucomas.
Glaucomas crónicos
Éstos son los glaucomas más frecuentes, de los que hablamos cuando hablamos sin más de “glaucoma”. Aquí está la dificultad de la definición. Primero doy la definición técnica, y luego vamos a ir desgranando lo que significa cada cosa.El glaucoma es una neuropatía óptica progresiva aparentemente debida a que la cabeza del nervio óptico no soporta su propia presión intraocular.Neuropatía significa alteración de un nervio, por tanto, si es neuropatía óptica, es una alteración del nervio óptico. En la definición también pone “aparentemente debida”, porque no conocemos bien los mecanismos. Pero el factor más determinante de que se produzca el daño en el nervio óptico es la presión intraocular, que es demasiado alta para el nervio (que no quiere decir que esté alta en cuanto a las cifras que nosotros consideramos normales).
Oftalmologo efectuando una Tonometría (medición de la PIO - Presion Intra Ocular) con el tonómetro de Perkins.
La cabeza del nervio óptico
Antes de nada, presentemos al protagonista de nuestra historia:

Ésto es un nervio óptico, el “cable” que sale de la parte trasera del ojo y lleva la información visual hasta el cerebro. Pero ahora lo que nos interesa es su “cabeza”, la que se encuentra dentro del ojo. Aquí la tenemos:
Vemos que es un círculo más amarillento, o de un naranja más claro, que la retina que tiene alrededor. Del interior del nervio surgen los vasos sanguíneos de la retina, que se dividen en varias ramas arteriales y sus respectivas ramas venosas (la arteria y la vena van juntitas, la arteria trae la sangre del corazón a la retina, y la vena recoje la sangre desde la retina de vuelta al corazón). Esta cabeza del nervio óptico también se llama papila, y así es como la vemos al mirar el fondo de ojo. Vemos que en la parte interior de la papila hay como un círculo más claro todavía, que adquiere un color más blanquecino. Esta parte se llama excavación. Veámoslo en el siguiente dibujo:

En la parte superior vemos la retina de naranja, que se ve surcada por los vasos sanguíneos que salen de la papila. También vemos la imagen circular que adquiere la papila si la miramos por delante de la retina. Pero lo interesante de la imagen es que además el nervio óptico está cortado por la mitad y lo vemos de perfil. Vemos que la papila no es más que la parte delantera de un “cable”. En el interior del nervio (con el color amarillo) se ven las fibras nerviosas, y está recubierto de una capa blanca (que son las meninges). Ahora fijémonos en el aspecto de perfil que tiene la papila; vemos que la parte central está más hundida. Ésta parte central hundida es lo que hemos llamado excavación.¿Por qué existe esa excavación?. Bien, esto es algo más complejo de entender, pero como es muy importante en el desarrollo del glaucoma, lo voy a explicar. El concepto de papila realmente es sencillo: hay un agujero en la cubierta del ojo, y por ahí tienen que pasar todas las fibras nerviosas que vienen de la retina.
Estas fibras provienen de toda la retina y se dirigen hacia el agujero por todas las direcciones, y cuando llegan al agujero se curvan para salir del ojo. Las fibras nerviosas ocupan un espacio, pero sólo hasta que giran y salen del ojo.
 Fibras nerviosas que vienen de la retina:
Fibras nerviosas que vienen de la retina:

No todas giran justo en el borde del agujero, no hay sitio, se amontonan las fibras ópticas y se doblan una encima de otra. De todas formas, en la parte central queda un pequeño hueco, porque todas las fibras ya han cambiado de dirección

Lo vemos en otra imagen: las fibras nerviosas salen por el agujero y en el medio queda un pequeño hueco.

El tamaño de esta excavación depende de 2 factores:- El tamaño del agujero: cuanto más grande sea el agujero, mejor pasan las fibras, y estas no se “amontonan” en el centro de la papila. Es decir, hay mas hueco para pasar y todas las fibras pasan por la parte periférica de la papila y el centro está libre, por lo que la excavación es mayor.- En número de fibras nerviosas. De forma habitual, el número de fibras nerviosas es bastante estable a lo largo de la vida (realmente vamos perdiendo fibras, pero de momento ignoramos esta pérdida natural por ser pequeña). Pero si por cualquier causa vamos perdiendo fibras nerviosas, son menos fibras a pasar por el agujero, de forma que se amontonan menos, y la excavación se hace más grande.En el próximo artículo volveremos al tema de la excavación. Como recordatorio, vuelvo a poner la imagen de antes de la papila:
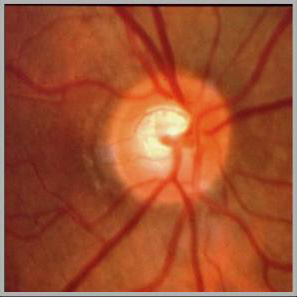 vemos una papila sana:
vemos una papila sana:
 el límite de la papila y la excavación de la sana:
el límite de la papila y la excavación de la sana:
 La presión intraocular sobre el nervio óptico
La presión intraocular sobre el nervio óptico
Recordamos que el ojo tiene una presión en su interior que es superior a la atmosférica. Esa presión ejerce una fuerza sobre toda la superficie interna del ojo. Esta superficie interna abarca, entre otras cosas, a la retina y a la papila. Por tanto, la papila está sometida a esa presión, que recordamos que suele estar en torno a 15 mmHg. Supongamos que por la causa que sea, la presión aumenta bastante; por ejemplo 30 mmHg. ¿Qué ocurre?. Inicialmente nada, pero con el paso del tiempo (si la tensión se mantiene alta, claro), la presión ejercida sobre las fibras nerviosas terminan dañándolas. Puede ser por la presión directa que “aplasta” las fibras hasta que éstas se mueren, o bien porque la presión cierra los pequeños vasos sanguíneos que alimentan a las fibras nerviosas, y al quedarse sin riego, éstas terminan muriendo. Pero sea la causa que sea, el caso es que una presión alta termina dañando las fibras nerviosas. No es de repente, ni son todas a la vez, sino algo progresivo.Hago una puntualización: aquí no hay terminaciones nerviosas del dolor, así que esta pérdida de fibras no duele. Por otra parte, lo habitual es que las fibras que mejor se conservan suelen ser las que vienen del centro de la retina (de la mácula), por lo que la visión central se conserva hasta etapas avanzadas de la enfermedad.
Como nosotros usamos sobre todo la visión central, y además la pérdida es lenta, la pérdida de fibras nerviosas suele pasar desapercibida.En estos casos es fácil de entender la enfermedad: el aumento de presión intraocular daña el nervio óptico.
Glaucoma de tensión normal
Pero ya adelantábamos en la definición que las cosas eran más complejas. Resulta que existen daños crónicos del nervio óptico, cuyos signos clínicos (que veremos después) son iguales al glaucoma que acabamos de explicar, pero que cursan con una presión intraocular normal (es decir, menor de 22 mmHg). Y para rizar el rizo, la enfermedad también se controla ¡bajando la presión que teóricamente está bien!. Eso quiere decir, que aunque la presión sea estadísticamente normal (es decir, que otras personas tienen la misma tensión y no tienen la enfermedad), por la causa que sea esa presión es dañina para ese ojo.Parece ser que los factores implicados en este caso son problemas de circulación, de que no llega bien la sangre a la papila, e incluso con una presión ocular normal, ésta es suficiente para hacer daño al nervio óptico. Por tanto, ya estamos en condiciones de entender que tensión ocular no es igual a glaucoma, necesitamos otras exploraciones y pruebas para estudiar el ojo.
Hipertensión ocular sin glaucoma
Y ocurre al revés, podemos tener una tensión ocular alta (es decir, mayor de 21 mmHg) sin que la persona desarrolle glaucoma. Realmente es el mismo problema estadístico: lo que es válido de forma general, no siempre es válido para un sujeto concreto. Puede que esa tensión teóricamente alta la soporte bien el nervio del ojo, y que nunca desarrolle glaucoma. Por tanto, pese al miedo que pueden tener las personas por el glaucoma, no toda presión superior a 21 mmHg hay que tratarla. Habrá que comprobar la medición en varias ocasiones, pedir otras pruebas, etc. Por supuesto, es como siempre, depende de cada caso particular. Una cosa es una tensión de 22 mmHg, que hay que volver a comprobarla, ver si hay antecedentes en la familia, etc,y otra una tensión de 31 mmHg, que ya es muy alta y no esperas: primero pones tratamiento y ya irás realizando las demás pruebas.
Clasificación del glaucoma
Un bosquejo de las clasificaciones más habituales que se usan, quizá nos sirve para hacernos una idea de que habitualmente las cosas son más complejas de lo que puede parecer cuando los médicos simplificamos para hacernos entender.
Las clasificaciones
Y es que no hay un único criterio de clasificación, sino varios. Después, cada glaucoma concreto ocupa un lugar en cada una de las clasificaciones.
* Por momento de aparición.
Aquí tenemos 3 tipos: el glaucoma congénito, el juvenil y el resto (que normalmente se presentan en el adulto)
* Por su evolución temporal:
Hay básicamente 2: crónicos y agudos. Los crónicos son aumentos relativamente discretos de tensión ocular que se mantienen a lo largo de mucho tiempo (en algunos casos ni siquiera aumenta la tensión). Los agudos son grandes aumentos de tensión ocular en un periodo corto de tiempo. Realmente los glaucomas agudos son brotes o ataques de glaucoma, o ataque de una enfermedad del ojo que además cursa con tensión alta. Además, entre el crónico y el agudo hay estadíos intermedios, sería el glaucoma subagudo o rápidamente progresivo.
* Por su causa: Los glaucomas primarios se deben a una condición intrínseca del ojo que propicia el glaucoma. En los glaucomas secundarios, el aumento de tensión ocular es una manifestación más de una enfermedad mayor, que puede ser general o solamente ocular.
* Por su mecanismo de actuación: Recordamos que el humor acuoso drena por una estructura que se encuentra en el punto de unión entre la córnea y el iris. Esta estructura se llama ángulo iridocorneal. Si éste ángulo es muy estrecho (es decir, el iris se encuentra muy próximo a la córnea), no puede circular el humor acuoso, por lo que se acumula en el ojo y aumento de tensión. El glaucoma que tiene este mecanismo se denomina de ángulo cerrado, estrecho, o glaucoma por cierre angular. En el resto de los glaucomas no existe ese problema, si el líquido no circula es por otra causa. Globalmente son glaucomas de ángulo abierto, y el problema se suele localizar el “filtro”, la malla por donde drena el líquido. Puede obstruirse por células, restos inflamatorios, pigmento, etc. (sería como cuando se atasca un desagüe. Puede también ser un problema primario, algo en las características propias de esta malla. O el problema puede estar más lejos, por fuera del ojo.
El aspecto del nervio óptico
En el artículo previo sentábamos las bases de lo que es una papila normal, y lo que es la excavación papilar. Quizás es una buena idea que eches un vistazo antes de seguir.Hemos dicho que en el glaucoma hay un daño en el nervio óptico, donde progresivamente vamos perdiendo fibras nerviosas. La papila la podemos ver sin dificultad al explorar el fondo del ojo, así que, ¿qué aspecto tiene la papila con glaucoma? Veámoslo primero con ejemplos. Primero vemos una papila sana:
Y ahora, una papila con glaucoma:

Hay diferencias, ¿no? Vamos a hacer lo mismo que en el otro artículo: vamos a dibujar en ambos ejemplos el límite de la papila y la excavación. Primero la sana:
Y ahora la que tiene glaucoma:
Cabeza del nervio Óptico:
he delimitado la papila en color verde. Y dentro de la papila, en color azul, he delimitado la excavación. Comparad las 2 fotos
http://ocularis.es/blog/pics/photo-of-right-nerve.jpg para que vosotros mismos diferenciéis lo que es la papila, y dentro de ella, la excavación:
Con glaucoma:

Ahora vemos cuál es la diferencia: en caso de glaucoma, la excavación ocupa proporcionalmente la mayor parte de la papila. ¿Por qué?. Por lo que he explicado antes, si se van perdiendo fibras nerviosas, ya son menos para tener que pasar por el agujero, por lo que cada vez la excavación es mayor (es decir, la papila se va “vaciando” de fibras nerviosas, y la parte sin fibras va creciendo). Por tanto, existe un concepto de “papila glaucomatosa”, que se caracteriza entre otras cosas por un aumento de la excavación. Y esto es un elemento más para diagnosticar y controlar un glaucoma. Hay otros elementos a tener en cuenta, por ejemplo el color de la excavación. Os fijáis que la excavación de la papila con glaucoma es más pálida, casi blanca, y la de la papila sana tiene mejor color. También nos fijamos en la regularidad, en ciertas proporciones, etc. Pero de momento nos quedamos con el tamaño de la excavación con relación a toda la papila.Hemos dicho la la cifra de tensión ocular no es definitiva para el diagnóstico o el seguimiento del glaucoma, porque por ejemplo hay glaucomas con tensión normal. Entonces, ¿el aspecto de la papila es definitivo y suficiente?. Pues tampoco, por 2 causas:- Puede haber papilas con excavación grande que se no estén enfermas. Recordando lo dicho en el artículo anterior, si el agujero es grande, las fibras pasan con comodidad sin “apelotonarse”, y en medio queda un área grande sin fibras. O sea excavación grande.- Para que la excavación sea tan grande como el ejemplo que he puesto, el glaucoma tiene que estar avanzado. No podemos dejar pasar la enfermedad hasta que podamos afirmar sin duda que esa papila tiene glaucoma. Tenemos que actuar antes.
El campo visual
Ésta es la tercera prueba que se necesita en los glaucomas (o cuando sospechemos que hay un glaucoma). ¿Qué es el campo visual?. Es el nombre coloquial que recibe una prueba llamada perimetría, o también campimetría, en la que exploramos la función visual, no sólo central, sino también periférica.¿Por qué necesitamos realizar esta prueba en un glaucoma?. Hemos dicho que la visión central está conservada hasta etapas avanzadas de la enfermedad, por lo que al principio comenzamos con pérdidas leves de visión en zonas periféricas. Supongamos que tenemos un paciente que sospechamos que tiene glaucoma. Le medimos la agudeza visual, y ésta es buena. La agudeza visual sólo mide la visión central, pero como sabemos que el glaucoma comienza por la parte periférica, no sabemos realmente cómo esta su visión de forma global.
Entonces, le pedimos una perimetría o exploración de su campo visual. Actualmente la prueba se realiza automatizada, es un ordenador el que la hace. Los aparatos hoy por hoy son más pequeños:

Pero el concepto se entiende mejor en los aparatos antiguos, que al ser más grandes, queda más clara la función:

Básicamente, el perímetro es un hueco (aproximadamente) semicircular, el paciente apoya la cabeza delante del hueco, y se le tapa un ojo. Con el otro ojo tiene que mirar todo el rato a la parte central. La oquedad tiene dispuesta una serie de bombillas que se van encendiendo durante un instante. La intensidad de la luz y la localización de la bombilla las va controlando el programa informático. Cuando el paciente ve la bombilla, le da a un botón. El ordenador va probando diferentes sitios del campo visual y diferentes intensidades de luz. También controla que el ojo no se mueva o que el paciente “haga trampas”.Nos interesa el valor umbral, es decir, el límite de intensidad de luz por debajo de la cual el paciente no percibe el estímulo. El resultado se nos presenta como matriz de números, es decir, para cada posición en el espacio, cuál es el valor umbral. El ordenador es muy listo, y tiene información estadística de qué valores son normales para cada punto según la edad del paciente. Lo de la edad es importante, porque con los años vamos perdiendo sensibilidad y nuestros valores umbrales son más altos. Por tanto, un campo anómalo para un paciente de 20 años, puede no serlo para uno de 80. Por último, el programa también nos presenta el resultado de forma más o menos gráfica, con escalas de grises o en colores. Veamos 2 ejemplos.


El campo visual es una prueba muy importante para el diagnóstico y el control del glaucoma, porque tiene estas ventajas:- Es la prueba que realmente nos puede dar una idea del daño que está produciendo el glaucoma. Sin alteración del campo visual no hay glaucoma (ahora, con nuevas técnicas diagnósticas en algunos casos no es así, pero de momento lo damos como válido).- Un campo visual normal nos da margen de actuación. Significa que el paciente no tiene glaucoma, y si lo va a tener, lo hemos cogido a tiempo.- Si queda claro que el campo visual ha empeorado, aunque la tensión parezca que está controlada y la papila parezca que no ha cambiado, lo más normal es que el glaucoma haya progresado.
Pero también tiene sus inconvenientes:- Es una prueba subjetiva, necesitamos la colaboración del paciente. Puede no hacerlo bien (darle al botón cuando realmente no ve la luz, o no darle cuando sí la ve), en cuyo caso la prueba no nos sirve.- Por lo dicho anteriormente, suele ser necesario un periodo de aprendizaje, por lo que los primeros campos visuales no nos sirven de mucho. Incluso hay personas que no logran aprender y apenas nos permiten tener campos fiables.- Un defecto del campo visual tarda en aparecer, hace falta perder un porcentaje de fibras para que se note en la perimetría. Es decir, podemos decir que puede llegar a ser fiable para detectar el glaucoma o su empeoramiento, pero no es precoz; la tensión y la papila teóricamente son más rápidos en cuanto a detección.- La perimetría detecta todos los defectos del campo visual, no sólo los del glaucoma. Si el paciente ha tenido un desprendimiento de retina, un infarto en el nervio óptico, o sencillamente las alteraciones naturales de la miopía (que por cierto, los miopes tienen más posibilidades de padecer glaucoma), aparecen defectos que pueden confundirse o solaparse con los del glaucoma. E intenta adivinar de cuál es la causa de la alteración.
Conclusión
Tenemos estos tres elementos básicos: la presión intraocular (que se debe corregir con la medición del grosor de la córnea, o paquimetría), el aspecto de la papila, y el campo visual. Ninguno es definitivo por sí mismo para el control del glaucoma. Tampoco hace falta realizar todas las pruebas con mucha frecuencia ante la mínima sospecha. Por ejemplo, una persona con un antecedente familiar de glaucoma pero con unas tensiones de 12 mmHg y unas papilas de buen aspecto, no requiere un campo visual.En el próximo artículo, clasificaremos los glaucomas.
Tratamiento:
Para el público general no encuentro muy interesante el tema del tratamiento para el glaucoma. Sí que me parecía un reto tentador intentar hacer entender el concepto de la enfermedad. Tiene que ver con la tensión ocular, pero no es “tensión alta”. Como utilizamos bastantes pruebas diagnósticas, también me apetecía explicarlas, hablar de qué información nos dan y qué datos no nos pueden aportar. Sus puntos fuertes y sus limitaciones. Así se puede llegar a entender la complejidad de manejo de esta enfermedad, por qué el oftalmólogo tiene que manejar tantos datos y relacionarlos entre sí.
Sin embargo, hablar sobre tratamiento no era tan tentador. Básicamente se utiliza tratamiento con gotas y cirugía. El mecanismo interno por el que funcionan los distintos colirios hipotensores es interesante para el médico, pero no tanto para el paciente. Hace falta conocer con cierta profundidad la anatomía y fisiología del ojo para comprenderlo, y realmente lo importante es el resultado final: que bajen la tensión. Y con la cirugía pasa lo mismo: interesante para el médico, pero quizás no tanto para el público general.
Pero a pesar de mis reservas, es cierto que el tema del glaucoma se había quedado cojo. Así que reabro la serie para ofrecer una tercera parte: el tratamiento del glaucoma. Forzosamente, la información será más limitada, porque hay muchas herramientas terapéuticas. Son muchas las familias de medicamentos para el glaucoma, son varias las técnicas quirúrgicas, y hay otros tratamientos, no tan frecuentes pero igualmente válidos en ciertas circunstancias. Con tanto arsenal, cuando estamos en consulta obligatoriamente vamos personalizando para cada paciente, por lo que en un medio de divulgación general como este humilde blog, apenas podremos concretar.
Después de este larga introducción, manos a la obra.

Objetivo del tratamiento.
Al comienzo de esta serie de artículos estuvimos explicando que el glaucoma (principalmente el glaucoma crónico), cómo estaba relacionado con un daño en relación con la presión intraocular (que no quiere decir que esta presión deba estar estadísticamente alta). Con lo cual, el objetivo del tratamiento es bajarla. De forma mantenida y duradera, a ser posible. Para ello, intentaremos utilizar los tratamientos menos peligrosos. Es decir, cumplir con nuestro objetivo asumiendo el menor riesgo posible para el paciente. Cuando los métodos más seguros fracasen, iremos asumiendo más riesgos, ya que habitualmente será más peligroso tener un glaucoma descontrolado que asumir los riesgos de un tratamiento.
Esta forma escalonada de tratamiento no siempre es tan estricta. A veces el glaucoma está muy avanzado en el momento de diagnóstico, y nuestro objetivo es bajar mucho más la tensión del ojo, y no tenemos demasiado tiempo para “probar” distintos tratamientos. Cuando el ojo está severamente afectado, el no actuar con rapidez y eficacia es arriesgado de por sí, y a corto plazo. Con lo cual, debemos asumir más riesgos desde el principio, porque aunque puede costar entenderlo, es más peligroso pecar de prudentes.
Tratamiento farmacológico.
El primer paso siempre es intentar bajar la tensión con colirios, aplicados una, dos o tres veces al día. Y como lo que nos interesa es una disminución de tensión mantenida, hay que utilizar el tratamiento todos los días. Y no dejar de utilizarlo.
- Conjuntiva:
Está por encima de lo blanco del ojo, es una “telilla” translúcida con vasos sanguíneos. También tiene que estar humedecida continuamente, aunque no es tan sensible a la sequedad como la córnea.
- Película lagrimal:
Es la protagonista del artículo. Se produce continuamente por unas glándulas (hay una que es grande que en el dibujo se ve arriba y a la izquierda, y muchas que son microscópicas), y se va eliminando por las vías lagrimales, unos “tubitos” que hay junto al puente de la nariz, que llevan la lágrima a la fosa nasal (y en el dibujo se ven en la parte derecha). La película lagrimal tiene una composición especial, que describo ahora.

Se sabe que aproximadamente uno de cada tres pacientes en los que fracasa el tratamiento farmacológico, es debido a la mala cumplimentación. Es decir, que no se pone las gotas con constancia y regularidad. En ocasiones el paciente es sincero, pero es habitual negar que a veces se olvida o simplemente “pasa” de ponerse las gotas a diario. Luego se lo pone unos pocos días antes de la revisión con el oftalmólogo, y la tensión da bien. El glaucoma empeora y el médico tarda en darse cuenta, porque la toma de tensión en la consulta no refleja el día a día del paciente. Más tarde los campos visuales y el aspecto del nervio óptico (en el examen directo, o por OCT, GDX, etc) demuestran el deterioro. Y el médico se lleva quebraderos de cabeza: no le coincide el estado de la enfermedad con las presiones mantenidas.
El tratamiento hipotensor en colirio tiene escasos efectos secundarios. Algunos están contraindicados en problemas broncopulmonares y cardiacos, pero las complicaciones generales serias son excepcionales. Las reacciones alérgicas son más frecuentes, y eso implica que tenemos que dejar de utilizar ese fármaco en concreto. Por suerte, tenemos bastantes tratamientos para elegir.
Bien es cierto que usar durante años estas gotas acaba afectando a la superficie del ojo. Por el principio activo o por el conservante, el caso es que son ojos más secos.
Definición
Quizás el nombre de “ojo seco” da lugar a una idea equivocada. No es exactamente que falte lágrima, por lo menos no siempre. De hecho, uno de los síntomas del ojo seco es, ¡el lagrimeo!. Vamos a escojer una definición más cercana a la realidad, y después vamos a descubrir qué significa. Entendemos por ojo seco aquella situación en la que la película lagrimal no conserva su estabilidad. Para entender qué queremos decir, hay que hablar de la superficie ocular
La superficie ocular consta de 3 estructuras:
- Córnea:
La estructura transparente que hay en la parte más anterior del ojo. Casi siempre es “invisible”, vemos a su través el iris. Es la parte más noble de la superficie del ojo. El objetivo prioritario es que la
córnea siempre esté húmeda.
- Conjuntiva:
Está Está por
encima de lo blanco del ojo, es una “telilla" translúcida con vasos sanguíneos. También tiene que estar humedecida continuamente, aunque no es tan sensible a la sequedad como la córnea.
- Película lagrimal:
Es la protagonista del artículo. Se produce continuamente por unas glándulas (hay una que es grande que en el dibujo se ve arriba y a la izquierda, y muchas que son microscópicas), y se va eliminando por las vías lagrimales, unos “tubitos” que hay junto al puente de la nariz, que llevan la lágrima a la fosa nasal (y en el dibujo se ven en la parte derecha). La película lagrimal tiene una composición especial, que describo ahora.

Composición de la lágrima
La película lagrimal se compone de agua en más de un 90%, pero tiene otros componentes que son fundamentales para que se mantenga estable. ¿Y por qué no puede ser todo agua?. Porque el agua no tiene una tensión superficial adecuada. Como este blog no es de física, en vez de explicar lo que es la tensión superficial, voy a poner un ejemplo: seguro que todos hemos jugado cuando nos lavábamos las manos de pequeño a hacer “aros de jabón”. Con la mano enjabonada, flexionamos el dedo índice y lo extendemos lentamente arrastrándolo sobre el pulgar. El hueco que se va abriendo en medio está cubierto por una fina lámina de agua jabonosa. Este líquido desafía la gravedad, sus moléculas se mantienen cohesionadas y no se caen gracias a la tensión superficial que ofrece el jabón. Pues en el ojo pasa parecido: necesitamos una fina capa de lágrima que recubra toda la superficie ocular. Esta superficie no es regular, sino convexa. Y además casi siempre está en posición vertical.
Si la lágrima fuera todo agua, por gravedad escurriría “hacia abajo”, hacia el párpado inferior. Para mantenerla sobre la superficie necesitamos unas moléculas que hagan igual que el jabón, que modifiquen la tensión superficial. Estas moléculas son de origen graso, y se disponen en la parte superficial, en contacto con el aire.
Además de estas moléculas grasas, necesitamos otro componente especial para facilitar la adherencia al tejido de abajo; es decir, para que la humedad se quede “pegada” a la córnea y a la conjuntiva. Estas moléculas son proteínas, y se sitúan en profundidad, en contacto con el tejido.
Entonces, la lágrima tiene tres componentes principales:
- Agua:
la mayoría de la lágrima es agua. Al fin y al cabo, se trata de humedecer la superficie del ojo.
- Acidos grasos y otras moléculas lipídicas:
Se sitúan más o menos formando una capa por encima del agua, en contacto con el aire. Mantienen la tensión superificial correcta de forma que retrasan la evaporación del agua y estabilizan la lágrima. También se llama capa lipídica
- Proteínas:
Están situadas en la parte inferior de la película lagrimal, y tienen afinidad por la superficie del ojo y por el agua. Es una forma de “pegar” la capa de agua al tejido. Esta composición de proteínas y agua se llama mucina (y tiene estructura y función similar a las mucinas de otras mucosas, como la nariz). Hay otras proteínas, como por ejemplo anticuerpos, y alguna célula, pero nos vamos a olvidar de estos componentes.Veamos una imagen con varias de las glándulas de las que hemos hablado:

Existen multitud de glándulas con localizaciones, tamaños y nombres diferentes, fijémonos sólo en las más destacadas. Arriba a la derecha se ve como un globo arrugado de color azul, de que sale un pequeño tubo hasta la conjuntiva. Esa es la glándula lagrimal principal, la más grande con diferencia. Además de producir lágrima, es capaz de almacenarla, y al exprimirse, produce el lagrimeo cuando lloramos. La glándula principal produce el componente acuoso, y aquí lo han representado de azul. En el párpado, cerca de las pestañas, llega la desembocadura de una glándula alargada que está pintada de amarillo, que ocupa el espesor del párpado. Estas son glándulas (llamadas de Meibomio) de secreción grasa. En el círculo que se sale del esquema del ojo hay una ampliación de la conjuntiva, donde se ven unas pequeñas glándulas que secretan mucina (representada en verde). En el segundo círculo se ve una ampliación de la película lagrimal, y sigue el mismo código de colores de antes: amarillo para la grasa, azul para el agua y verde para la mucina.
Pero veamos una representación más cercana a la realidad de la película lagrimal:
El componente acuoso, situado en el centro, ocupa la gran mayoría del espesor. En la derecha, esas celditas con un punto gordo en el centro representan células de la superficie ocular (el epitelio). Entre el agua y el epitelio hay una pequeña capa de mucina, representada por una banda más clara. Y en la izquierda está a su vez representada la capa grasa.
Protecciones naturales frente a la sequedad
Ya conocemos las tres estructuras que componen la superficie del ojo (córnea, conjuntiva y lágrima). Ahora vamos a conocer los mecanismos activos que matienen íntegra dicha superficie.
Parpadeo:
Ya sabemos que la lágrima es mucho más que agua; hay unos componentes que retrasan la evaporación y forman una capa continua en contra de la gravedad, y otros componentes que adhieren la lágrima al ojo. Pero eso no es suficiente para que la lágrima se mantenga estable en el ojo indefinidamente. De forma habitual, la lágrima raramente es estable más de 20-30 segundos. Después de ese tiempo , la lágrima se rompe y se forman zonas de sequedad (de hecho, se suele romper mucho antes; para nosotros una lágrima que no se rompe antes de los 10 segundos es sana). Por tanto, hay que reponerla continuamente, abriendo y cerrando los ojos. El parpadeo “barre” la superficie del ojo, y al abrir los ojos se repone de nuevo la película lagrimal. Por tanto, necesitamos parpadear varias veces por minuto para que no se nos quede el ojo seco. Una excepción es cuando dormimos: al tener los ojos cerrados, la lágrima no se evapora ni se rompe, con lo que en principio no vamos a tener problemas de sequedad.
Regulación de la producción de lágrima:
Las necesidades de lágrimas no son siempre las mismas. La lágrima se va eliminando del ojo a través de los conductos lagrimales y mediante evaporación. Cuando hace calor, la lágrima se evapora más rápido, y al igual pasa con el viento, y los chorros de aire (ventilador, aire acondicionado, etc). Si la eliminación de la lágrima es variable, la producción de ésta tiene que adaptarse a ello. Y así ocurre: la conjuntiva y la córnea (en especial ésta última) tiene unas terminaciones nerviosas que detectan la sequedad. Cuando el ojo se queda seco, a través de el cerebro se estimula la producción de más lágrima. Es un mecanismo inconsciente, no lo hacemos voluntariamente. Y no tiene relación con el lagrimeo que ocurre cuando lloramos. Ya lo explicaba antes: cuando sufrimos una emoción fuerte, o un dolor, el sistema nervioso autónomo ordena a la glándula lagrimal principal que se “exprima” para soltar de repente toda la lágrima que tiene almacenada.
Causas del ojo seco
Normalmente no hay una sola causa para el ojo seco, son multitud de factores los que propician esta enfermedad. Y por otra parte, es muy frecuente lo que podemos llamar ojo seco subclínico, es decir, encontramos criterios de sequedad en la exploración (por ejemplo, una lágrima que se rompe en 5 segundos) pero el paciente no tiene síntomas. En estos casos la estabilidad lagrimal está “al límite”, y un sólo factor desencadena todo el proceso. Es decir, puede ser algo tan banal como estar unas horas cerca de un aire acondicionado, comenzar a usar lentillas, o cualquier otra cosa habitual lo que pueda precipitar unos síntomas de sequedad. Y la culpa no es sólo las lentillas o el aire acondicionado, se suman todos los demás factores que existen aunque antes no daban síntomas.
* Factores externos:
No dependen del ojo, pero cada vez son más, dado nuestro estilo de vida. Ya los hemos ido comentando antes: viento, aire acondicionado, calefaccion. Estos elementos aumentan la evaporación de la lágrima. La contaminación del aire también influye, al igual que la sequedad del ambiente. También podemos considerar factores externos al ojo el uso de lentillas o de colirios. Y hay algunos medicamentos en pastillas que son capaces de disminuir la producción de lágrima.
* Factores internos hay de tres tipos:
- Alteración del parpadeo. Si no parpadeamos bien, el ojo se nos seca obligatoriamente. Cuando estamos concentrados en algo (lectura, ordenador), inconscientemente parpadeamos menos. Existen enfermedades que dificultan el parpadeo; por ejemplo, un paciente en coma se puede quedar con los ojos abiertos. Al hilo de esto, hay personas que cuando duermen no cierran del todo los párpados, y un pequeño hueco es suficiente para que se les seque esa zona expuesta y después por el día tengan muchas molestias. Otro ejemplo de enfermedad que afecta al parpadeo es la parálisis facial, en donde media cara queda sin movimiento. Los párpados también se paralizan, y no pueden cerrarse (este tipo de ojo seco se llama lagoftalmos).
- Alteración del componente acuoso de la lágrima. La lágrima se constituye de agua en su gran mayoría, por lo que la mayor parte de las glándulas se encargan de secretar agua. Por lo tanto, cualquier cosa que afecte a las glándulas en general, producirá primeramente un problema en el componente acuoso. De forma natural las glándulas de nuestro organismo sufren un deterioro con los años. A partir de cierta edad, es muy habitual encontrarnos cuadros de faringitis crónica (por sequedad de la garganta), ojo seco, y sequedad de otras mucosas (vaginal, nasal, etc). Esos tejidos que tienen que estar humedecidos sufren una irritación crónica porque la capa de humedad es peor que antes. El ojo es uno más de los órganos afectados por este envejecimiento. Hay factores hormonales que modifican este deterioro natural; por ejemplo, en mujeres después de la menopausia se produce mucha más sequedad. En resumen, podemos decir que la alteración del componente acuoso está siempre presente en los ojos secos de las personas mayores. Por otra parte, hay enfermedades que directamente producen un déficit del lágrima acusado (el ejemplo más paradigmático es el síndrome se Sjögren).
- Alteración del componente lipídico: Es una causa muy normal, quizás la más frecuente en el caso de personas jóvenes. En este caso no falta cantidad de lágrima, pero la que hay es inestable, se rompe y se evapora en seguida porque el componente graso no hace su función. Casi siempre, la causa es la blefaritis, una inflamación crónica del borde de los párpados (donde nacen las pestañas), que condiciona que a ese nivel se produzca una secreción grasa alterada. Ya digo, es muy frecuente encontrar esta blefaritis, y encontrar los datos clínicos de ojo seco, aunque el sujeto no tenga síntomas. Esta persona, ahora sin síntomas pero con una lágrima inestable, podrá padecer síntomas de ojo seco en seguida (lentillas, ordenador, aire acondicionado, etc.)
- Alteración del componente mucinoso: La deficiencia aislada de la parte proteica es infrecuente, y se dan en casos de enfermedades severas y relativamente raras del ojo (conjuntivitis cicatriciales, tracoma, quemaduras oculares, síndrome de Steven-Johnson, etc)
- Disminución del reflejo de producción de lágrima: Puede ocurrir que las glándulas como tal estén sanas, pero no reciban la orden de producir suficiente lágrima. Esto ocurre generalmente cuando el cerebro “no se entera” que el ojo se está quedando seco. Antes decíamos que los nervios de la córnea (y menos de la conjuntiva) se encargan de avisar cuando falta lágrima, para producir más. Si por cualquier causa estos nervios no funcionan, se produce ojo seco. La causa más frecuente es la llamada anestesia corneal, son personas que se pueden a llegar a tocar la córnea sin sentir casi molestia (o cualquier persona normal, cualquier roce de la córnea es muy molesto y cerramos el ojo inmediatamente). Las causas de esta anestesia corneal pueden ser un herpes ocular o el uso de lentillas.
Retomando el tema del tratamiento para el glaucoma decíamos que: Bien es cierto que usar durante años estas gotas acaba afectando a la superficie del ojo. Por el principio activo o por el conservante, el caso es que son ojos más secos a veces con un enrojecimiento crónico. Cuando estamos hablando de una enfermedad como el glaucoma, es un efecto secundario que siempre merece la pena asumir. Pero por ello (y por algún otro efecto más) conviene tener en cuenta que también aquí prevalece la máxima en medicina: “Utilizar el menor tratamiento necesario”.
Cuando uno tiene glaucoma (hablo del primario de ángulo abierto), es para toda la vida, y el tratamiento (olvidándonos por un momento de la cirugía) también. Por tanto, las prácticas exageradamente temerosas de la oftalmología de hace tiempo debe ir cambiando. Me refiero a que tomar una cifra tensional en el límite ya no suele justificar poner directamente tratamiento, “por si acaso”. Los colirios no son totalmente inoculos, y ponerse gotas a diario supone un importante esfuerzo. Es mejor asegurarnos un poco más antes de “condenar” al paciente al colirio. Tenemos ya numerosas herramientas terapéuticas para diagnosticar y vigilar el glaucoma. Por miedo a la enfermedad no debemos sobretratar al paciente, y ponerle gotas “por si acaso”. No sólo supone un sacrificio para él (recordemos que es un tratamiento diario), sino que no está exento de efectos secundarios.
Lógicamente, para otros tipos de aumento de presión ocular las cosas no funcionan así: para hipertensiones oculares transitorias (por una inflamación, un golpe, etc), vamos a utilizar un colirio hipotensor un tiempo y después lo dejaremos. O el glaucoma de ángulo estrecho, cuyo tratamiento es radicalmente diferente.
Tratamientos intermedios
Existen algún tratamiento para bajar la tensión del ojo que no es en colirios. Se toman por la boca, o inyectados en vena. En principio son para aumentos de tensión agudos, o relativamente transitorios. En teoría no entrarían en el repertorio del tratamiento crónico. En la práctica, las pastillas a veces tenemos que utilizarla algunas temporadas en glaucomas que no se controlan de otra manera.
También hay un tratamiento láser, llamado trabeculoplastia. Recuerdo nuevamente que estoy hablando del glaucoma crónico de ángulo abierto (para el de ángulo estrecho hay un tratamiento láser diferente). La trabeculoplastia consiste en hacer unos agujeros en el trabeculum.
Cuando explicábamos en qué consiste la tensión ocular, decíamos que el humor acuoso salía del ojo a través de una estructura llamada “ángulo iridocorneal”. En el fondo de este ángulo, donde está el auténtico desagüe, está el trabeculum, una malla de tejido, como si fuera un colador. Haciendo agujeros en esta malla podemos facilitar la salida del líquido. Es un procedimiento relativamente inocuo, que se puede hacer en la consulta. No requiere abrir el ojo, ni cirugía, ni ingreso.
La trabeculoplastia pasó por distintas modas, hubo épocas en las que se pensaba que iba a ser la solución para la mayoría de los glaucomas, que iba a sustituir a la cirugía. En la actualidad, ya con los suficientes años de experiencia, la multitud de estudios han colocado esta herramienta terapéutica en su lugar. No se suele considerar algo definitivo, nos permite “ganar tiempo”. Muchas veces es el paso previo para la cirugía.
Cirugía
No existe un sólo tipo de operación para el glaucoma. Los más utilizados en la actualidad son:
Trabeculectomía: Etimológicamente significa “extraer el trabeculum”. Consiste abrir un “tapete” (como una solapa o pestaña) en la esclera (la cobertura externa del ojo), adyacente a la córnea. Cuando lo separamos tallamos por debajo otro tapete más profundo de forma que por debajo ya no queda esclera y visualizamos el tejido que hay abajo. Conforme vamos tallando en dirección a la córnea, llega un momento que nos encontramos con el trabeculum. Así, quitamos este “pedacito” de trabeculum y el resto del tapete profundo. Luego volvemos a aplicar el tapete superficial (que no lo hemos recortado del todo, sigue unido al ojo por uno de sus lados). Cosemos y ya está. De esta forma, hemos creado una vía de drenaje artificial. El funcionamiento real es más complicado, y la cirugía realmente también lo es.
No requiere abrir el ojo, ni cirugía, ni ingreso:

Trabeculectomía:
Etimológicamente significa “extraer el trabeculum”. Consiste abrir un “tapete” (como una solapa o pestaña) en la esclera (la cobertura externa del ojo), adyacente a la córnea. Cuando lo separamos tallamos por debajo otro tapete más profundo de forma que por debajo ya no queda esclera y visualizamos el tejido que hay abajo. Conforme vamos tallando en dirección a la córnea, llega un momento que nos encontramos con el trabeculum. Así, quitamos este “pedacito” de trabeculum y el resto del tapete profundo. Luego volvemos a aplicar el tapete superficial (que no lo hemos recortado del todo, sigue unido al ojo por uno de sus lados). Cosemos y ya está. De esta forma, hemos creado una vía de drenaje artificial. El funcionamiento real es más complicado, y la cirugía realmente también lo es.
Esclerectomía profunda no perforante:
Es una variación de la cirugía previa, en la que quitamos menos tejido, y en su lugar colocamos un pequeño implante. Para explicarla tendría que explicar otros conceptos anatómicos, y creo que no merece la pena. Técnicamente es más compleja que la cirugía clásica, y sus ventajas son que tiene menos complicaciones. Por contra, se acepta que la disminución de tensión no es tan buena como la cirugía clásica. Por el momento no ha desplazado claramente a la trabeculectomía.
Válvula: Para un tipo de glaucomas concretos, o cuando ya han fallado las cirugías anteriores, tenemos el implante de un dispositivo valvular. Consiste básicamente en poner un tubo que saca el líquido del ojo hasta una válvula externa, que lo va dejando salir poco a poco.
Válvula:
Para un tipo de glaucomas concretos, o cuando ya han fallado las cirugías anteriores, tenemos el implante de un dispositivo valvular. Consiste básicamente en poner un tubo que saca el líquido del ojo hasta una válvula externa, que lo va dejando salir poco a poco.






 Salida del humor acuoso del ojo: Trabeculum y canal de SchlemmComo hemos dicho antes, el acuoso debe salir del ojo. Lo hace a través de unas estructuras existentes en una zona muy especial, donde se une la córnea con el iris. Esta zona se llama ángulo iridocorneal, y tiene mucha importancia.
Salida del humor acuoso del ojo: Trabeculum y canal de SchlemmComo hemos dicho antes, el acuoso debe salir del ojo. Lo hace a través de unas estructuras existentes en una zona muy especial, donde se une la córnea con el iris. Esta zona se llama ángulo iridocorneal, y tiene mucha importancia. 
 Aquí lo pongo a más aumento para que se vea el cono que mide la presión:
Aquí lo pongo a más aumento para que se vea el cono que mide la presión: Ésto es un nervio óptico, el “cable” que sale de la parte trasera del ojo y lleva la información visual hasta el cerebro. Pero ahora lo que nos interesa es su “cabeza”, la que se encuentra dentro del ojo. Aquí la tenemos:
Ésto es un nervio óptico, el “cable” que sale de la parte trasera del ojo y lleva la información visual hasta el cerebro. Pero ahora lo que nos interesa es su “cabeza”, la que se encuentra dentro del ojo. Aquí la tenemos: En la parte superior vemos la retina de naranja, que se ve surcada por los vasos sanguíneos que salen de la papila. También vemos la imagen circular que adquiere la papila si la miramos por delante de la retina. Pero lo interesante de la imagen es que además el nervio óptico está cortado por la mitad y lo vemos de perfil. Vemos que la papila no es más que la parte delantera de un “cable”. En el interior del nervio (con el color amarillo) se ven las fibras nerviosas, y está recubierto de una capa blanca (que son las meninges). Ahora fijémonos en el aspecto de perfil que tiene la papila; vemos que la parte central está más hundida. Ésta parte central hundida es lo que hemos llamado excavación.¿Por qué existe esa excavación?. Bien, esto es algo más complejo de entender, pero como es muy importante en el desarrollo del glaucoma, lo voy a explicar. El concepto de papila realmente es sencillo: hay un agujero en la cubierta del ojo, y por ahí tienen que pasar todas las fibras nerviosas que vienen de la retina.
En la parte superior vemos la retina de naranja, que se ve surcada por los vasos sanguíneos que salen de la papila. También vemos la imagen circular que adquiere la papila si la miramos por delante de la retina. Pero lo interesante de la imagen es que además el nervio óptico está cortado por la mitad y lo vemos de perfil. Vemos que la papila no es más que la parte delantera de un “cable”. En el interior del nervio (con el color amarillo) se ven las fibras nerviosas, y está recubierto de una capa blanca (que son las meninges). Ahora fijémonos en el aspecto de perfil que tiene la papila; vemos que la parte central está más hundida. Ésta parte central hundida es lo que hemos llamado excavación.¿Por qué existe esa excavación?. Bien, esto es algo más complejo de entender, pero como es muy importante en el desarrollo del glaucoma, lo voy a explicar. El concepto de papila realmente es sencillo: hay un agujero en la cubierta del ojo, y por ahí tienen que pasar todas las fibras nerviosas que vienen de la retina. No todas giran justo en el borde del agujero, no hay sitio, se amontonan las fibras ópticas y se doblan una encima de otra. De todas formas, en la parte central queda un pequeño hueco, porque todas las fibras ya han cambiado de dirección
No todas giran justo en el borde del agujero, no hay sitio, se amontonan las fibras ópticas y se doblan una encima de otra. De todas formas, en la parte central queda un pequeño hueco, porque todas las fibras ya han cambiado de dirección Lo vemos en otra imagen: las fibras nerviosas salen por el agujero y en el medio queda un pequeño hueco.
Lo vemos en otra imagen: las fibras nerviosas salen por el agujero y en el medio queda un pequeño hueco. El tamaño de esta excavación depende de 2 factores:- El tamaño del agujero: cuanto más grande sea el agujero, mejor pasan las fibras, y estas no se “amontonan” en el centro de la papila. Es decir, hay mas hueco para pasar y todas las fibras pasan por la parte periférica de la papila y el centro está libre, por lo que la excavación es mayor.- En número de fibras nerviosas. De forma habitual, el número de fibras nerviosas es bastante estable a lo largo de la vida (realmente vamos perdiendo fibras, pero de momento ignoramos esta pérdida natural por ser pequeña). Pero si por cualquier causa vamos perdiendo fibras nerviosas, son menos fibras a pasar por el agujero, de forma que se amontonan menos, y la excavación se hace más grande.En el próximo artículo volveremos al tema de la excavación. Como recordatorio, vuelvo a poner la imagen de antes de la papila:
El tamaño de esta excavación depende de 2 factores:- El tamaño del agujero: cuanto más grande sea el agujero, mejor pasan las fibras, y estas no se “amontonan” en el centro de la papila. Es decir, hay mas hueco para pasar y todas las fibras pasan por la parte periférica de la papila y el centro está libre, por lo que la excavación es mayor.- En número de fibras nerviosas. De forma habitual, el número de fibras nerviosas es bastante estable a lo largo de la vida (realmente vamos perdiendo fibras, pero de momento ignoramos esta pérdida natural por ser pequeña). Pero si por cualquier causa vamos perdiendo fibras nerviosas, son menos fibras a pasar por el agujero, de forma que se amontonan menos, y la excavación se hace más grande.En el próximo artículo volveremos al tema de la excavación. Como recordatorio, vuelvo a poner la imagen de antes de la papila:

 Pero el concepto se entiende mejor en los aparatos antiguos, que al ser más grandes, queda más clara la función:
Pero el concepto se entiende mejor en los aparatos antiguos, que al ser más grandes, queda más clara la función:




























No hay comentarios:
Publicar un comentario